Differenziazione sessuale e ciclo mestruale
Ciclo mestruale – Introduzione
Il sistema sessuale differisce da qualsiasi altro sistema dell’organismo perché la sua funzione principale è quella di garantire la sopravvivenza dell’intera specie generando la prole.
Dopo il concepimento, durante le prime settimane di gestazione, il sesso dell’organismo non è ancora distinguibile, anche se possiede rudimentali sistemi riproduttivi maschili e femminili, chiamati rispettivamente dotti di Wolff e dotti di Müller. Da questi sistemi originano gli organi riproduttivi tranne i genitali esterni e le gonadi, ossia ovaie per le femmine e testicoli per i maschi.
Successivamente, durante lo sviluppo fetale, la comparsa delle gonadi segnerà il passaggio verso lo sviluppo dei genitali esterni e di altre caratteristiche sessuali. Il fatto che queste caratteristiche siano maschili o femminili dipende dalla presenza o dall’assenza dell’ormone androgeno testosterone secreto dalle gonadi maschili: i testicoli. Se è presente tale ormone, il feto si sviluppa come maschio; se l’ormone è assente il feto si sviluppa come femmina.
Maturazione sessuale
Gli esseri viventi non nascono con l’abilità di riprodursi, ma la acquisiscono durate lo sviluppo e la maturazione sessuale, che nell’uomo si identifica come periodo della pubertà. Tale periodo generalmente inizia tra i 10 ed i 14 anni e si estende all’età matura. Prima della pubertà, le gonadi maschili e femminili non sono in grado di generare gli spermatozoi (i gameti maschili) o le cellule uovo (i gameti femminili), inoltre l’aspetto esteriore è quello di un bambino, con piccole differenze tra ragazzi e ragazze. Durante la pubertà, gli organi riproduttivi maturano, iniziano la gametogenesi ed avvengono altri cambiamenti fisiologici in tutto il corpo. Durante questa fase, maschi e femmine sviluppano le cosiddette caratteristiche sessuali secondarie, quali la crescita della barba nei maschi e l’ampliamento delle anche nelle femmine.
Benché sia maschi sia femmine acquisiscano la piena funzione riproduttiva durante la pubertà, le caratteristiche dell’attività riproduttiva sono molto diverse tra i due sessi. Lattività del sistema riproduttivo femminile è caratterizzato da variazioni ormonali e strutturali cicliche note come ciclo mestruale, che dura in media circa un mese (28 giorni), durante il quale viene prodotta una cellula uovo, mentre il sistema maschile non subisce alcuna variazione ciclica, e produce, normalmente, milioni di spermatozoi ogni giorno. Le femmine producono un numero limitato di ovuli durante la loro vita e perdono la capacità di riprodursi intorno all’età di 45-50 anni. Questa perdita di capacità riproduttiva segna l’inizio di un periodo chiamato menopausa. Al contrario i maschi mantengono la capacità di produrre spermatozoi, e quindi l’abilità di riprodursi per tutta la vita adulta.
Come funziona il ciclo riproduttivo femminile
Innanzitutto il sistema riproduttivo femminile è costituito da un sistema di cavità interconnesse che comprendono la cavità interna dell’utero, le tube uterine e la vagina, come mostrato in figura 1.
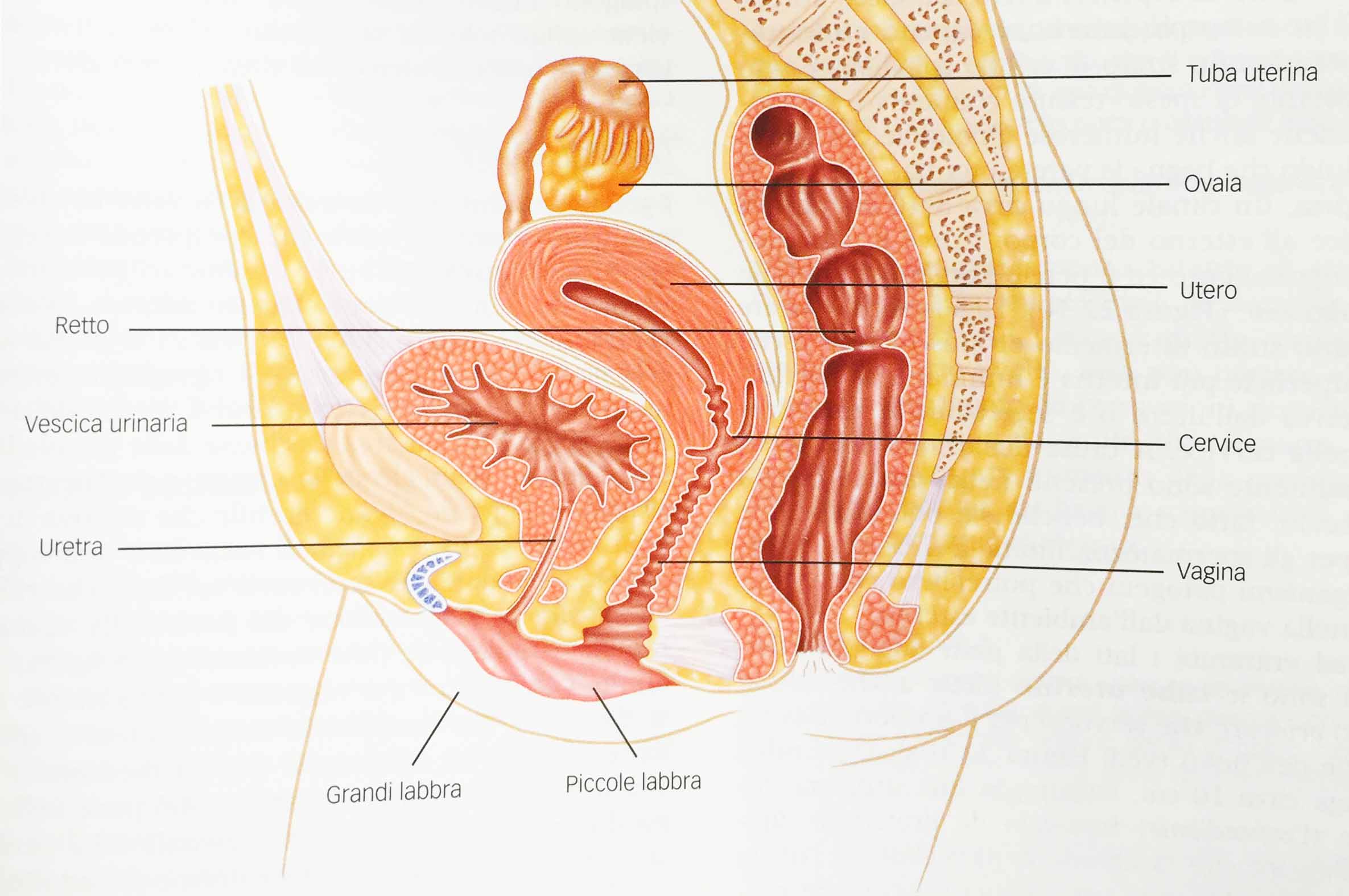
Fig.1 – Sistema riproduttivo femminile. Sezione sagittale che mostra i principali organi riproduttivi.
Al ciclo riproduttivo femminile non partecipano solo gli organi sessuali femminili, ma anche il sistema nervoso centrale, l’ipotalamo e l’ipofisi. Il fine del ciclo mestruale, è quello di permettere la maturazione di una cellula uovo e la preparazione di un tessuto in grado di accogliere il suo impianto in caso di fecondazione.
Tra i numerosi cambiamenti che avvengono durante il ciclo mestruale, vi sono modificazioni cicliche delle secrezioni degli ormoni ovarici, ipotalamici ed ipofisari, che, a loro volta, provocano cambiamenti delle funzioni ovariche e della struttura e funzione dell’utero.
Il ciclo mestruale in realtà è un ciclo molto complesso costituito a sua volta da due ulteriori cambiamenti funzionali e strutturali ad andamento ciclico chiamati ciclo ovarico e ciclo uterino.
– Ciclo ovarico
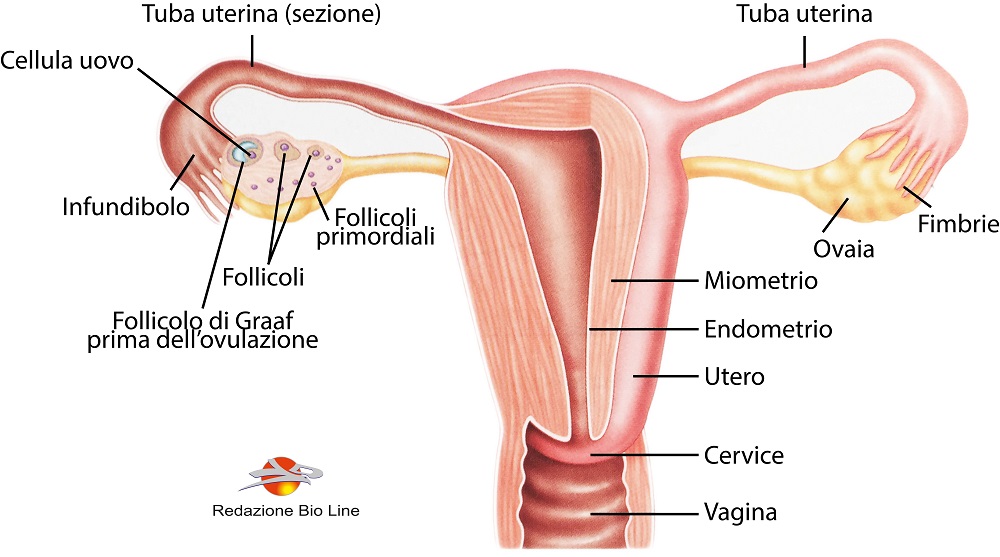
Fig.2 – Sistema riproduttivo femminile. Struttura frontale dell’utero e delle strutture connesse e sezione di un’ovaia in cui si mostrano i follicoli ovarici nei diversi stadi del ciclo ovarico
Il ciclo ovarico è a sua volta suddiviso in due fasi: la fase follicolare, che ha durata variabile (circa 14 giorni) e la fase luteinica, che dura anchessa circa 14 giorni.
Fase follicolare: questa fase avviene nell’ovaia, all’interno della quale esistono diverse cellule del follicolo, ossia follicoli primordiali silenti che potenzialmente possono svilupparsi in cellule uovo mature ed inizia con il primo giorno delle mestruazioni.
Le ovaie ospitano un numero limitato di follicoli primordiali e, ad ogni ciclo mestruale, competono per lo sviluppo 20-30 follicoli, dei quali solo 1 raggiunge la maturità completa (o 2 dei follicoli nel caso dei parti gemellari che avvengono con frequenza inferiore al 2%). Le due ovaie lavorano producendo la cellula uovo in maniera alterna.
La fase follicolare definisce gli stadi di sviluppo del follicolo primordiale, fino alla fase in cui viene rilasciata la cellula uovo matura all’interno della tuba uterina, in attesa di una possibile fecondazione.
La crescita e lo sviluppo del follicolo sono stimolati sia dall’azione di FSH (ormone follicolo stimolante) che dagli estrogenisecreti dal follicolo stesso. Durante la fase follicolare i livelli plasmatici di FSH diminuiscono gradualmente, e ciò provoca il rilascio di estrogeni da parte del follicolo. La selezione del follicolo dominante dipende dalla sua abilità di secernere sufficienti quantità di estrogeni a fronte della caduta di livelli di FSH.
Durante lo stadio terminale della fase follicolare, il follicolo matura e prende il nome di follicolo di Graaf, ed il 14° giorno dalle mestruazioni avviene l’ovulazione, ovvero il distacco della cellula uovo vera e propria dal follicolo, e rilascio della stessa all’interno delle tube uterine.
Dopo circa 400 cicli mestruali, che intercorrono durante la vita di una donna, terminano i follicoli primordiali a disposizione e subentra la menopausa.
Fase luteinica: l’ovulazione determina quindi l’inizio della seconda fase, quella luteinica. Il follicolo, dopo che ha rilasciato la cellula uovo, permane all’interno dell’ovaia e si trasforma in corpo luteo. Il corpo luteo comincia a secernere estrogeni e progesterone, gli ormoni sessuali femminili. Sia l’ovulazione che la formazione del corpo luteo sono scatenati dallo stesso evento, ovvero l’improvviso aumento della concentrazione plasmatica dell’ormone LH (ormone luteinizzante). Se la cellula uovo non viene fecondata, il corpo luteo raggiunge la sua massima attività dopo 10 giorni dalla sua formazione, poi inizia a degenerare in un tessuto cicatriziale chiamato corpus albicans.
La degenerazione del corpo luteo provoca il calo di estrogeni e progesterone nel sangue che determina le mestruazioni, espulsione della cellula uovo non fecondata ed inizio della successiva fase follicolare. Se la cellula uovo invece viene fecondata, il corpo luteo non degenera e permane integro per tutto il periodo della gestazione.
– Ciclo uterino
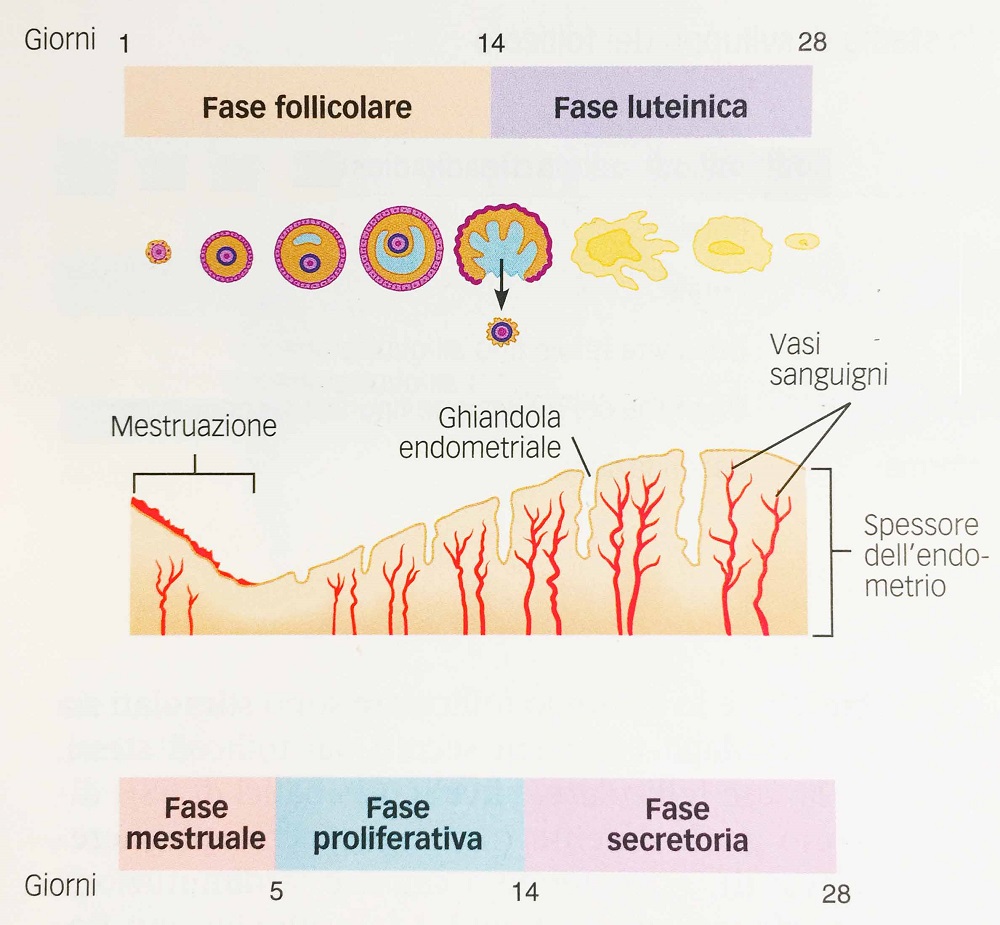
Fig.3 – Ciclo ovarico e uterino a confronto. I cambiamenti nello spessore dell’endometrio che avvengono durante le tre fasi del ciclo uterino sono illustrati al di sotto del ciclo ovarico; da notare che l’inizio del ciclo uterino è segnato dalla perdita di tessuto endometriale e sangue e che l’aumento dello spessore dell’endometrio è accompagnato dalla crescita delle ghiandole e dalla proliferazione dei vasi sanguigni.
Il ciclo uterino, come detto, avviene in coincidenza con il ciclo ovarico ed è diviso in tre fasi: la fase mestruale, la fase proliferativa e la fase secretoria.
Fase mestruale: inizia il primo giorno delle mestruazioni e dura dai tre ai cinque giorni. È chiamata così perché corrisponde al periodo delle mestruazioni, la desquamazione delle pareti dell’utero. Al termine della fase luteinica del ciclo ovarico, il calo di estrogeni e progesterone provocato dalla degenerazione del corpo luteo, determina la riduzione del flusso di sangue al tessuto più esterno che riveste l’utero. Come risultato questo tessuto muore ed inizia a separarsi dai tessuti di supporto più stabili sottostanti, che rimangono intatti. Il tessuto morto gradualmente si stacca, causando la rottura dei vasi sanguigni ed il sanguinamento. Nei giorni successivi un miscuglio di sangue e tessuto desquamato scorre dall’utero alla vagina ed esce dal corpo, un fenomeno chiamato flusso mestruale.
Fase proliferativa: con la fine del flusso mestruale inizia la fase proliferativa. Lutero si rinnova in preparazione ad una possibile gravidanza. I tessuti più esterni dell’utero iniziano a crescere, le ghiandole si ingrandiscono ed i vasi sanguigni aumentano la portata di sangue. Nel canale cervicale, le ghiandole iniziano a secernere un sottile muco che bagna la superficie interna; se gli spermatozoi venissero depositati nella vagina, questo muco faciliterebbe la loro migrazione nell’utero, un passaggio fondamentale per la fecondazione. I cambiamenti uterini che avvengono in questa fase sono promossi dagli estrogeni, i cui livelli del plasma aumentano a causa della crescita e della maggiore attività secretoria del follicolo dominante.
Fase secretoria: questa fase coincide con la fase luteinica del ciclo ovarico. Durante questa fase l’endometrio (mucosa che riveste la cavità interna dell’utero), che è stato ricostruito durante la fase proliferativa, viene trasformato in maniera tale da renderlo un ambiente favorevole per l’impianto ed il successivo accoglimento e nutrimento dell’embrione in sviluppo. Lafflusso di sangue all’endometrio diventa maggiore con la ramificazione delle arterie. Le ghiandole dell’endometrio si ingrandiscono ed iniziano a secernere fluidi ricchi di glicogeno, che l’embrione utilizza durante i suoi primi stadi di crescita come fonte di energia.
Il fluido secreto dalle ghiandole della cervice diviene più denso, formando un vero e proprio tappo che impedisce ai batteri di introdursi nell’utero dalla vagina. Questi cambiamenti uterini sono promossi dall’azione ormonale del progesterone, i cui livelli nel sangue aumentano durante la fase secretoria, grazie all’azione del corpo luteo. Verso il termine della fase secretoria, se non dovesse avvenire la fecondazione, il corpo luteo degenera, facendo cadere i livelli di estrogeni e progesterone nel plasma. Questo declino porta ad una diminuzione delle influenze degli ormoni sessuali sulla promozione della crescita dell’endometrio che genera gli eventi delle mestruazioni descritti in precedenza. Con l’inizio della mestruazione, la fase secretoria termina, e comincia una nuova fase mestruale. Se sono avvenuti fecondazione ed impianto, il corpo luteo non degenera ed i livelli di estrogeni e di progesterone rimangono elevati. Come risultato, le caratteristiche dell’ambiente uterino della fase secretoria vengono mantenute durante la gravidanza.

