Malattia infiammatoria intestinale: Crohn e colite ulcerosa
La malattia infiammatoria intestinale è una condizione cronica dovuta all’inappropriata attivazione immunitaria della mucosa dell’apparato gastrointestinale. Le due patologie che costituiscono la malattia infiammatoria intestinale sono la malattia di Crohn e la colite ulcerosa.
La malattia di Crohn e la colite ulcerosa hanno una prevalenza tra 1 e 1,5 casi ogni 1000 persone.
Queste malattie infiammatorie, a carico dell’apparato gastrointestinale, durano purtroppo per tutta la vita, ma con il trattamento farmacologico o la chirurgia è possibile controllarne i sintomi.
Entrambe le malattie sono più comuni nel sesso femminile e compaiono spesso nell’adolescenza ed intorno ai 20 anni.
Il decorso clinico non è prevedibile, infatti si alternano periodi di manifestazioni di malattia a periodi di remissione dei sintomi.
La distinzione tra colite ulcerosa e malattia di Crohn si basa in gran parte sulla distribuzione delle sedi coinvolte (Fig.1). La colite ulcerosa colpisce prevalentemente il tratto terminale dell’intestino (colon e retto) e l’infiammazione si estende alla mucosa e sottomucosa della parete intestinale. La malattia di Crohn invece, chiamata anche enterite regionale, può coinvolgere qualunque area del tratto gastrointestinale, dalla bocca all’ano, e l’infiammazione è tipicamente transmurale, ovvero oltre alla mucosa e sottomucosa colpisce aree più profonde della parete dell’organo.
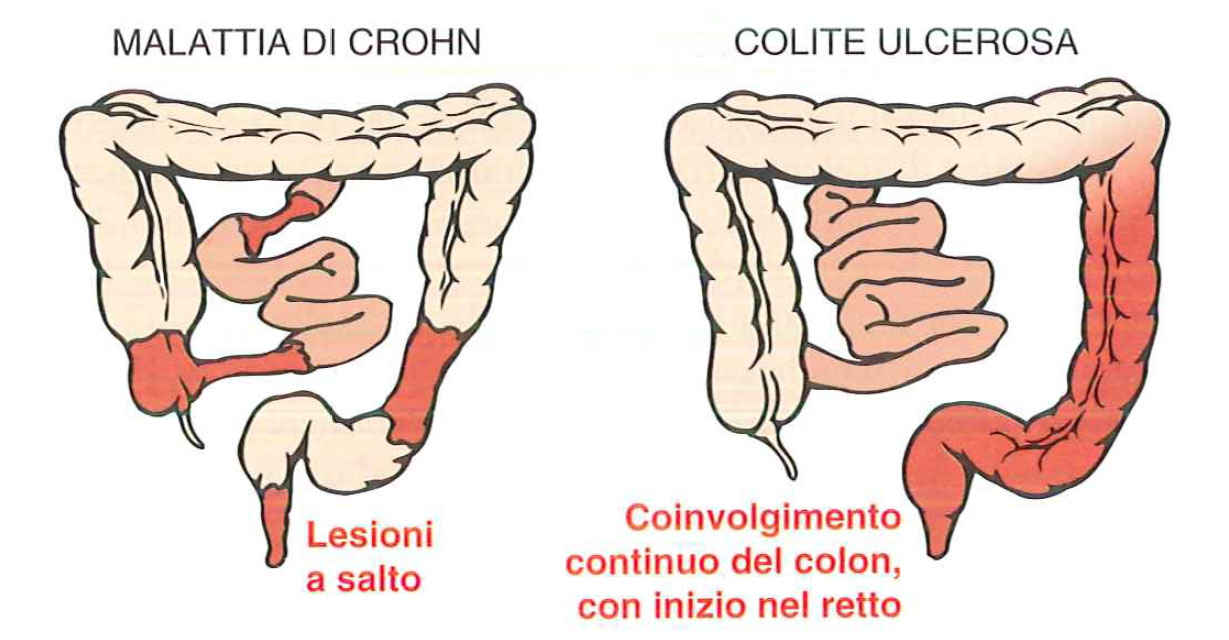
Distribuzione delle lesioni nelle malattie infiammatorie intestinali
Sia i pazienti affetti da malattia di Crohn sia quelli affetti da colite ulcerosa presentano manifestazioni cliniche estremamente variabili. Nella maggior parte dei pazienti la patologia si manifesta inizialmente con attacchi intermittenti di diarrea relativamente lievi, febbre e dolori addominali. In alcuni pazienti l’esordio della malattia infiammatoria è più netto e si manifesta con febbre, diarrea ematica e forti dolori addominali che possono simulare un’appendicite o una perforazione intestinale.
Tipicamente i periodi di malattia attiva sono interrotti da fasi asintomatiche che durano settimane o mesi. La riattivazione della malattia può essere provocata da fattori scatenanti esterni quali stress fisico o emotivo, alimenti specifici e fumo.
Le manifestazioni extraintestinali della malattia comprendono uveite (infiammazione dell’occhio), artrite, spondilite anchilosante (malattia reumatica infiammatoria sistemica) ed eritema, e ciascuna di esse può svilupparsi prima del riconoscimento della patologia intestinale. La colangite sclerosante primaria (infiammazione dei dotti biliari epatici) può presentarsi in associazione alla malattia di Crohn, ma è più comune nella colite ulcerosa. Il rischio di carcinoma del colon aumenta nei pazienti affetti da malattia del colon di lunga durata.
Nei pazienti affetti da malattia di Crohn o colite ulcerosa possono svilupparsi le fistole, ovvero comunicazioni patologiche, di forma tubulare, tra due cavità dell’organismo, che possono coinvolgere anche la vescica urinaria, la vagina e la cute addominale o perianale. Le perforazioni e gli ascessi peritonei sono eventi comuni, come le occlusioni intestinali, risolvibili con la chirurgia.
Fattori genetici e ambientali contribuiscono allo sviluppo della malattia
L’eziologia della malattia infiammatoria intestinale è ancora sconosciuta, tuttavia molti ricercatori sostengono che una combinazione di fattori genetici ed ambientali possano causare la malattia. Il rischio di sviluppare la malattia infiammatoria intestinale infatti aumenta quando vi è un famigliare che ne soffre e, nella malattia di Crohn, il tasso di concordanza per i gemelli monozigoti è del 50%. La concordanza per i gemelli monozigoti per la colite ulcerosa è invece del 16% e questo suggerisce che i fattori genetici siano meno dominanti che nella malattia di Crohn.
Tra i fattori ambientale è stata dimostrata una correlazione positiva tra l’incidenza della malattia e un apporto maggiore con la dieta di proteine di origine animale, mentre è stata trovata una correlazione negativa dell’incidenza della malattia con l’aumento di consumo di proteine di origine vegetale.
Inoltre si è dimostrato che il fumo di sigaretta gioca un ruolo cruciale nella patogenesi della malattia di Crohn. Quest’ultimo è un forte fattore di rischio e, in alcuni casi, l’esordio della malattia di Crohn è associato all’inizio dell’abitudine a fumare. Sfortunatamente, però, non coincide con una remissione della malattia. Al contrario è stato riferito che in alcuni pazienti i primi sintomi di colite ulcerosa si manifestano poco dopo aver smesso di fumare, ed il fumo può alleviare parzialmente i sintomi della malattia. Gli studi sulla nicotina come agente terapeutico contro la colite ulcerosa sono stati tuttavia scoraggiati.
Ambiente microbico intestinale
L’abbondanza di popolazioni microbiche nel lume gastrointestinale è notevole, arrivando fino a 1012 organismi per millilitro nel colon e al 50% della massa fecale. Basti pensare che il numero dei batteri presenti nel tratto gastrointestinale supera il numero delle cellule che costituiscono il nostro corpo, significa che nel nostro organismo, a livello cellulare la componente umana è pari solo al 10%. Nonostante la composizione di questa densa popolazione microbica tenda ad essere stabile, essa è modificabile dalla dieta e vi è una notevole varietà tra gli individui.
Si ritiene che alcuni microrganismi nocivi possano sfruttare a proprio vantaggio la debolezza della mucosa infiammata e l’incapacità di selezionare i batteri intestinali da parte del sistema immunitario, proliferando e danneggiando le specie batteriche simbionti del nostro intestino, indispensabili per la digestione e assimilazione degli alimenti.
Nonostante l’evidenza crescente del ruolo dell’ambiente microbico intestinale nella patogenesi della malattia infiammatoria intestinale, il suo ruolo preciso è ancora da definire. Ad esempio alcuni anticorpi attivi contro una proteina batterica flagellina sono associati alla formazione di stenosi, alla perforazione ed al coinvolgimento dell’intestino tenue nei pazienti affetti da malattia di Crohn. A sostegno di questa ipotesi, l’assunzione di antibiotici ha permesso di migliorare la gestione dei sintomi intestinali da malattia infiammatoria.
Terapia
Il farmaco di base per la cura di malattia di Crohn e colite ulcerosa è l’antinfiammatorio mesalazina o acido 5-aminosalicilico (Asacol®, Pentacol®) (Fig.2). La mesalazina appartiene ai FANS (Farmaci Antinfiammatori Non Steroidei), è un salicilato con azione limitata al tratto gastrointestinale. Disponibile in compresse, ma anche in clismi o schiume rettali contro la colite ulcerosa.

